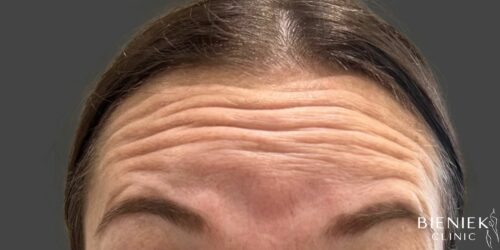
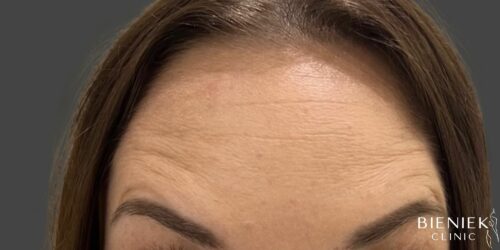
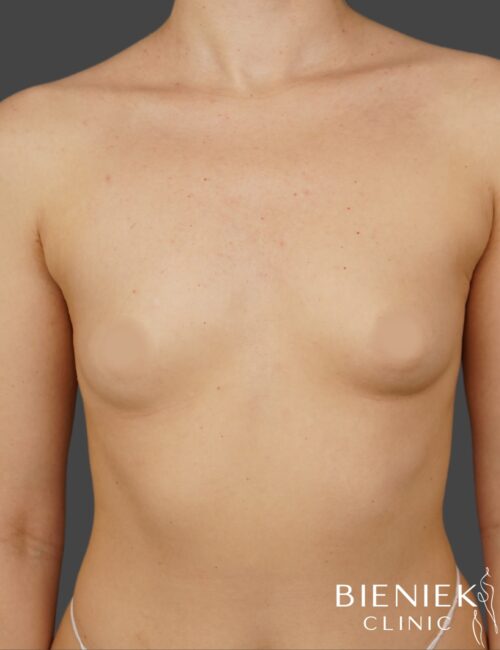
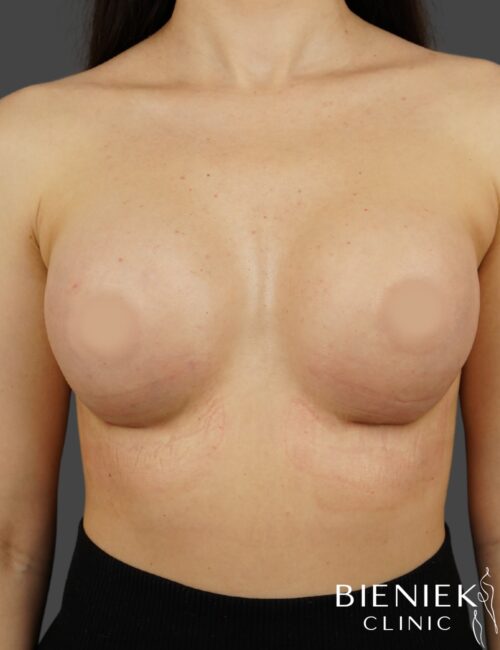
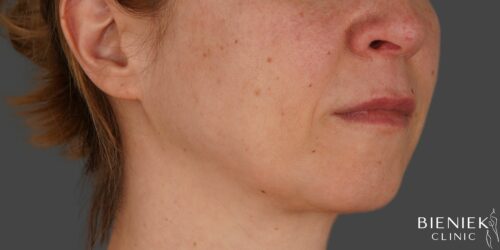
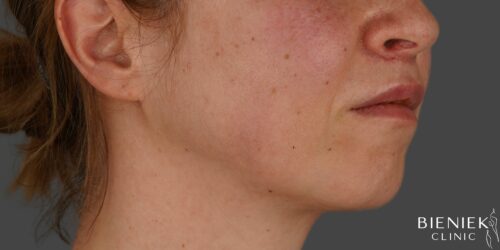
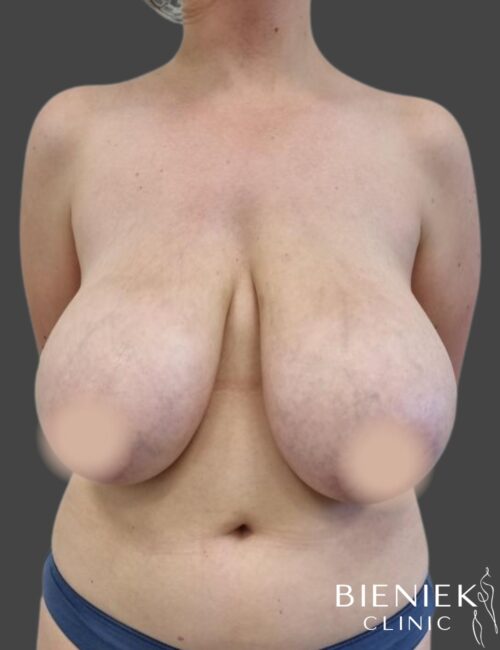
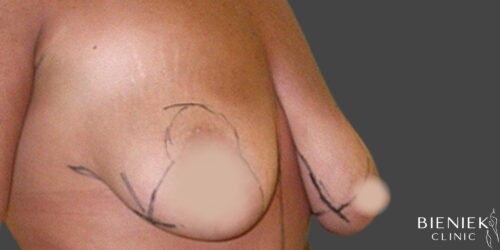
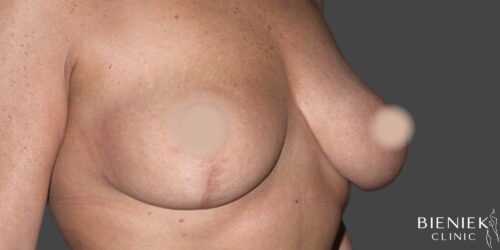
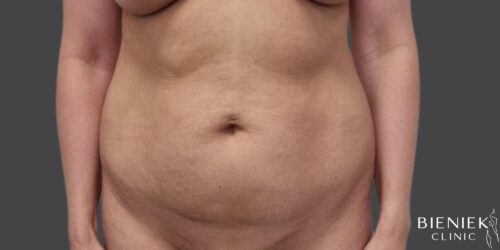
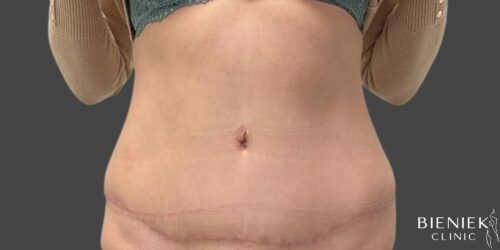
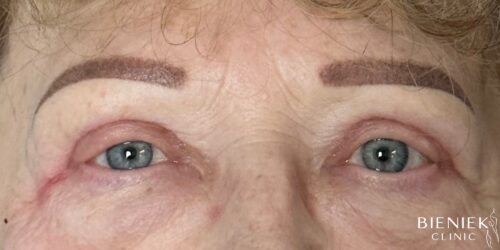
Bieniek Clinic to jedna z najbardziej nowoczesnych klinik w Polsce. To miejsce, które tworzy zespół pełen pasji, złożony ze specjalistów wielu dziedzin medycyny oraz pielęgniarek z wieloletnim doświadczeniem.


Serdecznie polecam dr Janczurę do zabiegów z medycyny estetycznej. Wykonywałam u dr Kevina tzw "wampirzy lifting" - osocze bogatopłytkowe - na całej twarzy. Dr zabieg przeprowadził bardzo sprawnie, delikatnie i dbając u mój komfort podczas każdego etapu zabiegu. Efekt zabiegu rewelacyjny! Teraz już wiem czym są tak zachwycone wszystkie amerykańskie gwiazdy! Z pewnością jest to mój top one zabieg i będę go regularnie wykonywać na twarz, szyję, dekolt i dłonie. Serdecznie wszystkim polecam zabiegi
Wykonywałam u dr Janczury zabieg mezoterapii głowy z preparatem dr Cyj hair filler. Jestem bardzo zadowolona z efektów leczenia. Podczas całego zabiegu Doktor bardzo dbał o mój komfort, szczegółowo odpowiadał na moje pytania. Dbał o każdy szczegół. Serdecznie polecam dr Janczurę!
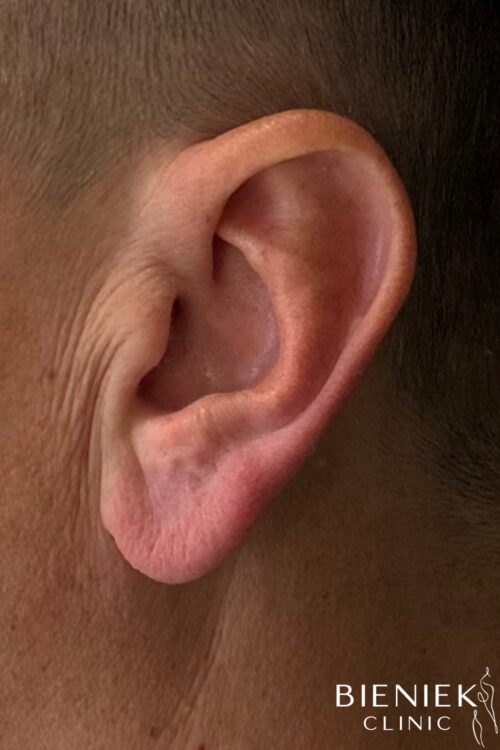
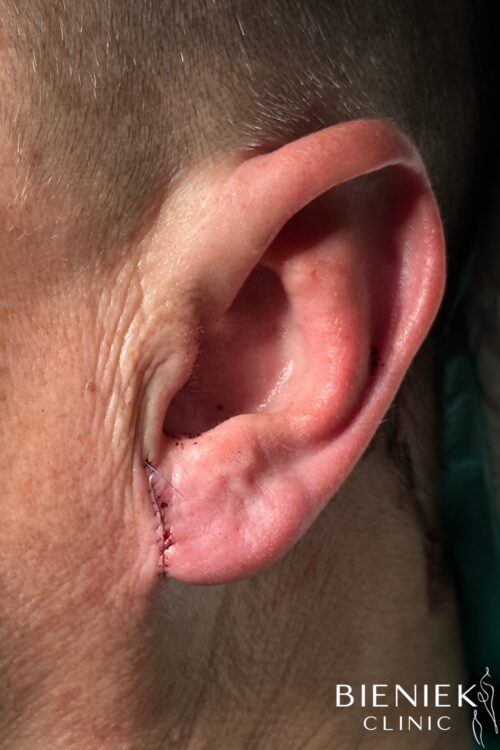
Z całego serca polecam centrum medyczne Bieniek ❤️ przede wszystkim niesamowite podejście do klienta, pełne zrozumienia i wsparcia. Panie pracujące w recepcji są przesympatyczne oraz bardzo pomocne. Doświadczenie, profesjonalizm oraz styl bycia Pana doktora pozwala się wyluzować. No i najważniejsze: efekty zabiegu jak najbardziej zadowalające! Ze swojej strony mogę w 100% polecić korektę odstających uszu.
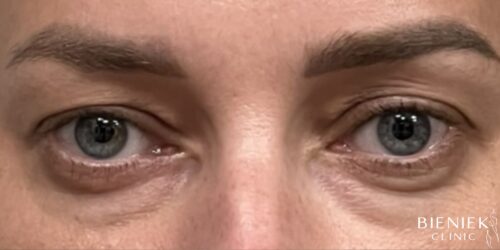
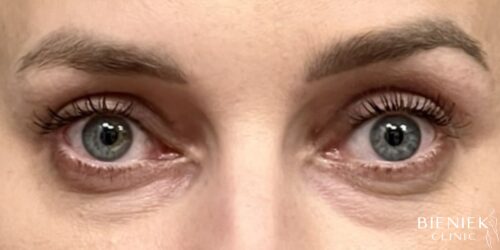
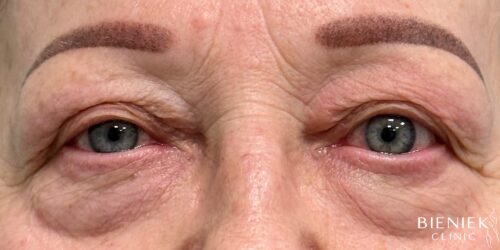
Nie pierwszy raz korzystałam z zabiegów dr Adriany Paskal. Za każdym razem byłam zachwycona profesjonalizmem Pani Doktor. Uśmiechnięta, przemiła i godna zaufania osoba. Szczegółowo wyjaśnia procedury zabiegowe, dba o komfort pacjenta. Po zabiegu otrzymałam dokładne zalecenia jak postępować ze skórą, czego unikać aby efekt był jak najlepszy. Jestem wdzięczna, że trafiłam w tak dobre ręce. Serdecznie polecam wszystkim Panią Doktor. Lekarz z powołania :)
Miejsce w którym wszystko dopięte jest na ostatni guzik i działa jak w szwajcarskim zegarku, począwszy od Pań na recepcji, poprzez Panie Pielęgniarki aż po samych Lekarzy. Brak mi słów, i do tej pory jestem w szoku ile profesjonalizmu i dobra jest w osobach tam pracujących. Doktor Marek Łuciuk „zrobił” mi taki nos, że z kliniki wyszłam ze łzami w oczach i trzęsącymi się rękami, spełnij moje marzenia o pięknym profilu twarzy. Nie mogłam wybrać lepszego miejsca na operację nosa.